Conseils
-
Les dents de l’enfance à l’adolescence
Les soins spécifiques pendant la grossesse, les premières dents, les dents des enfants, les problèmes dentaires des adolescents, le rôle du fluor et de l’hygiène bucco-dentaire chez l’enfant...
-
Grossesse et soins des dents

Vous êtes enceinte ou pensez l’être bientôt ? Sachez que les bouleversements de l’organisme liés à la grossesse peuvent avoir un impact important sur votre santé bucco-dentaire...
Risques bucco-dentaires liés à la grossesse :
Pendant la grossesse, les modifications hormonales rendent votre gencive très sensible à la moindre présence de plaque dentaire et autres dépôts. Des douleurs et des saignements de la gencive peuvent alors apparaître, ainsi que de petites tuméfactions gingivales qui saignent au moindre contact. Ce sont les signes d’une gingivite de la femme enceinte (ou gingivite gravidique), qui sont le plus souvent réversibles à condition d’adopter une hygiène bucco-dentaire très rigoureuse.
Pendant la grossesse, de nombreuses femmes modifient leurs habitudes alimentaires et ont tendance à augmenter les grignotages. Ce comportement, s’il n’est pas contrôlé, risque d'entraîner l’apparition de caries. Par ailleurs, en cas de vomissements fréquents, l’acidité peut occasionner une déminéralisation de l’émail des dents. Il est alors conseillé de se rincer la bouche à l’eau ou à l’aide d’un bain de bouche fluoré. Le brossage est à proscrire juste après un vomissement car il augmenterait la dégradation de l’émail déjà fragilisé.
Grossesse et soins dentaires :
En dehors des soins d’urgence, les soins dentaires sont déconseillés lors des premiers et derniers trimestres de la grossesse. En revanche ils peuvent être réalisés du début du quatrième à la fin du sixième mois, si besoin, en accord avec l’équipe obstétricale.
Grossesse et radiographies dentaires :
Les radiographies dentaires réalisées pendant la grossesse ne comportent pas de risque pour le fœtus qui n’est pas directement sur le trajet du rayonnement. Pour plus de sécurité, le ventre de la mère peut être protégé par un tablier de plomb. Néanmoins, par précaution, seuls les clichés nécessaires à la réalisation des soins en cours seront réalisés pendant la grossesse, les autres seront reportés après l’accouchement.
Influence de l’état bucco-dentaire de la mère sur la santé du fœtus :
La présence de caries, ou d’une parodontite, entraîne le passage dans le sang de nombreuses bactéries d’origine buccale pouvant mener à un accouchement prématuré.
-
Les Percées dentaires

La poussée des dents de lait débute en général vers l'âge de six mois et va durer jusqu'à l'âge de trente mois environ.
Les percées dentaires sont assez faciles à repérer : le bébé bave, pleure, suce ses doigts ; il s'alimente et dort moins bien que d'habitude. Ses joues peuvent devenir rouges et ses gencives enflées… jusqu'au jour où la dent perce enfin (de 15 jours à un mois).
Pour soulager la douleur, donnez à bébé un anneau de dentition à mordiller, ou massez-lui les gencives.
La prise de granules homéopathiques ou l'application d'un baume aux vertus analgésiques sur les gencives peut aussi, dans certains cas, calmer la douleur. Percées dentaires et autres maladies.
L'apparition des premières dents n'est pas en elle-même cause de fièvre, de diarrhées, de vomissements ou d'otites. Mais bébé, souvent moins résistant pendant la poussée des dents, peut présenter l'un de ces symptômes et il convient alors de consulter votre pédiatre.
En pratique :
L'ordre de sortie des dents de lait et des dents définitives varie d'un enfant à un autre. En cas de doute, n'hésitez pas à questionner ou à consulter le Cabinet.
Pouce et tétine :
Le besoin des bébés de sucer leur pouce ou une tétine est naturel. Mais pouce et tétine sont souvent à l'origine de problèmes de positionnement des dents, et il faut aider l'enfant à se séparer de cette habitude avant l'arrivée des dents définitives.
-
L'éruption des dents de lait et des dents définitives

L’ordre d’éruption des dents de lait et des dents définitives est complexe et variable d’un enfant à l’autre. De façon générale, la première dent de lait fait son éruption vers 6 mois et la dernière dent de lait va tomber vers 13 ans. Les premières dents définitives vont, quant à elles, faire leur apparition aux alentours de 6 ans.
-
Les Caries du jeune enfant

Les caries des dents de lait sont dangereuses car elles peuvent compromettre la santé des dents adultes qui sont en formation dans les maxillaires de l'enfant .
La carie du biberon :
Les enfants qui s’endorment au sein de leur mère ou avec un biberon rempli de lait, de jus de fruit ou de soda, ont un fort risque de développer de nombreuses caries qui apparaissent sous forme de tâches brunâtres sur les dents. Pour éviter tout risque de carie, le biberon que vous donnez à votre enfant en dehors des repas ne doit contenir que de l’eau.
Prévenez les risques de caries grâce au fluor :
Le fluor sert à la prévention de la carie en renforçant l’émail. C’est surtout au moment de la formation des dents (de 0 à 12 ans) qu’il a une efficacité maximale. A partir de l’âge de deux ou trois ans, l’utilisation d’un dentifrice au fluor est le meilleur moyen de prévention des caries. Veillez à utiliser des dentifrices pour enfant qui contiennent une dose de fluor adaptée.
Limitez le sucre :
Certains aliments sont particulièrement cariogènes, il ne faut pas en abuser (sucre à assimilation rapide : confiseries, gâteaux, sodas…).
Montrer les bons gestes d’hygiène :
Apprenez à votre enfant à se brosser les dents après chaque repas en lui montrant les bons gestes. A partir de 5/6 ans les enfants doivent avoir acquis une technique de brossage efficace.
Attention :
On ne voit pas toujours l’apparition d’une carie à l'œil nu. Une radiographie des molaires de lait peut permettre de dépister et de traiter au plus vite des caries qui ne se voient pas encore.
-
Alimentation et caries chez l'enfant

Certains aliments favorisent l’apparition des caries. Il en est ainsi des aliments sucrés, confiseries, bonbons, gâteaux, jus de fruits et sodas… dont raffolent les enfants ! A l’inverse certains aliments, par les substances qu’ils nous apportent (calcium, fluor,…), vont renforcer nos dents et les protéger. Voici quelques conseils d'alimentation pour la santé de vos dents .
Ce qui est bon pour les dents :
Les aliments qui protègent les dents : poissons, viandes, légumes, fromages (calcium, phosphore, vitamine D, fluor).
Les fruits frais : riches en fibres et en vitamines. Remplacer les gâteaux et sucreries par des fruits frais entiers, en morceaux, en salade ou pressés... sans sucre en poudre.
Ce qui l'est moins :
Les aliments sucrés et/ou acides : confiserie, gâteaux, sodas... Limitez la consommation !
Les sucres cachés : céréales du matin, plats cuisinés... Le pain, les biscuits ou les céréales sèches s'éliminent très lentement dans la bouche et peuvent aussi entraîner l'apparition de caries.
-
Première visite chez le dentiste

L’hygiène et le brossage sont indispensables pour préserver le capital dentaire des enfants. Il est également recommandé, à titre préventif, de les familiariser avec le Cabinet dentaire dès leur plus jeune âge.
Quand la première consultation doit-elle avoir lieu ?
La première visite chez le dentiste peut avoir lieu à partir de 3 ou 4 ans. Cette première rencontre permet de vous donner toutes les explications nécessaires sur le développement futur des dents de votre enfant, d’évaluer les risques propres à chaque enfant et de vous conseiller sur les principaux gestes préventifs pour la santé de ses dents (brossage, fluor…).
Il est ensuite nécessaire de consulter le Cabinet pour des visites de contrôle une à deux fois par an. Ces visites préventives permettent de vérifier l’existence ou non d’anomalies (malposition dentaire, coloration anormale, présence de carie, de tartre…) ainsi que le déroulement de la chute des dents de lait et l’apparition des dents définitives.
Comment se déroule la première consultation ?).
La première visite consiste généralement en une simple « prise de contact », sans piqûre ni carie à soigner ! Il est important de rassurer votre enfant et de ne pas l’influencer avec vos éventuelles craintes personnelles. Si votre enfant ne perçoit pas d’appréhension de votre part, les visites se dérouleront en douceur.
Vous pouvez rester dans la salle de soins avec votre enfant jusqu’à environ 5 ans. Cependant, au-delà de 8-10 ans, l’accompagner risque de le déstabiliser et de lui laisser croire qu’il est en danger.
-
-
Les dents chez l’adulte
-
Les dents chez l’adulte

Une dent est un organe composé d’une partie visible, la couronne, et d’une partie cachée, la racine. Chaque dent est formée de trois tissus : l’émail, la dentine et la pulpe.
L’émail :
C’est la couche qui recouvre la partie extérieure de la dent. L’émail est le tissu le plus dur de l’organisme. Il protège la dent des agressions extérieures.
La dentine :
Elle est située entre la pulpe et l’émail. C’est un tissu dur traversé par un réseau de tubules qui communiquent avec le nerf de la dent.
La pulpe :
C’est la partie centrale de la dent. Elle contient les nerfs et les vaisseaux sanguins qui innervent et irriguent la dent.
Nombre de dents :
Chaque personne possède normalement 20 dents de lait et 32 dents définitives en comptant les dents de sagesse. Parfois les germes des dents de sagesse sont absents. Forme et fonction des dents
Chaque mâchoire comporte chez l’adulte :
- * 4 incisives qui ont un bord droit. Elles servent à attraper les aliments et à les couper.
- * 2 canines qui présentent une pointe et permettent de déchiqueter les aliments.
- * 4 prémolaires et 6 molaires. Les prémolaires et les molaires sont constituées de plusieurs pointes. Ce sont des dents volumineuses qui permettent d’écraser les aliments.
- * En principe, les incisives et les canines présentent une seule racine alors que les prémolaires et les molaires présentent plusieurs racines.
-
La Plaque dentaire
La plaque dentaire est une substance blanchâtre qui se dépose en permanence à la surface des dents. Elle est constituée de bactéries emprisonnées dans un gel très adhérent aux surfaces dentaires.
Comment se forme la plaque dentaire ?
La cavité buccale contient de façon naturelle plusieurs centaines de bactéries différentes. Quelques minutes après un brossage de dents minutieux, des bactéries adhèrent à la surface dentaire. Leur quantité augmente progressivement et elles sécrètent un substrat très adhérent aux dents dans lequel elles s’organisent en un véritable écosystème : c’est ce que l’on appelle la plaque dentaire.
Pourquoi éliminer la plaque dentaire ?
Les bactéries contenues dans la plaque dentaire agressent notre organisme en permanence.
Elles sont à l’origine de divers types de lésions :
- * Localement au niveau buccal, elles peuvent provoquer des infections dentaires (caries, abcès dentaires) et des infections de la gencive (parodontites, abcès parodontaux)
- * Elles peuvent également passer dans la circulation sanguine et être responsables d’infections diverses : pulmonaires, cardiaques, …
En fonction des particularités de chacun, les organismes se défendent plus ou moins bien contre cette agression. Certains vont développer des lésions importantes en présence d’une quantité réduite de plaque dentaire, alors que d’autres peuvent supporter une grande quantité de plaque sans lésion. Il est donc possible que vous soyez plus ou moins sensible aux maladies carieuses et parodontales.
-
Le Détartrage
Avec le temps, les dents perdent de leur éclat. Outre le tartre, de nombreux facteurs externes viennent ternir la couleur d'une dentition : consommation régulière de thé, de café, de cigarettes…
Comment se forme le tartre ?
Après chaque repas une fine pellicule constituée de débris d’aliments et de nombreuses bactéries se forme à la surface des dents : c’est la plaque dentaire. Si elle n’est pas retirée de façon très régulière par un brossage efficace, la plaque dentaire se minéralise et durcit pour former le tartre qui est très adhérent. Le tartre étant poreux, de nombreux microbes viennent s’y loger, ce qui peut entraîner le développement de caries ou de maladies des gencives.
Pourquoi un détartrage ?
Un détartrage régulier, associé à un nettoyage professionnel au Cabinet et à un brossage efficace, fait disparaître les marques du jaunissement. Le détartrage redonne ainsi aux dents un aspect esthétique normal. En outre, l’élimination du tartre permet de recréer un environnement sain pour les dents et les gencives, de renforcer l'hygiène bucco-dentaire et de prévenir l’apparition de nombreuses maladies gingivales et parodontales.
La technique :
Le détartrage est réalisé manuellement en grattant la pellicule de tartre à l'aide d'instruments appelés curettes ou effectué avec un appareil à ultrason pour décoller tous les dépôts. Ces deux méthodes peuvent être complémentaires. Le détartrage se termine par un polissage des surfaces dentaires à l'aide de brossettes montées sur un instrument rotatif et imprégnées d'une pâte à polir.
-
Les 10 règles d'or d'une bonne hygiène dentaire

L’élimination de la plaque dentaire est indispensable pour se protéger des caries et autres problèmes parodontaux. Quelques règles simples permettent d’assurer une bonne hygiène buccale.
Idéalement trois brossages par jour sont recommandés.
En pratique, deux brossages quotidiens minutieux permettent d’obtenir une hygiène satisfaisante, si la gencive est en bonne santé. En cas de maladie des gencives, les trois brossages quotidiens sont indispensables. Ne rien manger ni boire (à part de l’eau) après le brossage du soir.
La brosse utilisée doit être à poils souples, avec une tête de petite dimension pour accéder à tous les recoins.
Des poils trop durs peuvent user votre émail de façon importante sur le long terme. Mieux vaut un brossage doux et un peu plus long qu’un brossage agressif qui risque d’abîmer votre émail et vos gencives.
La brosse manuelle permet d’obtenir d’excellents résultats lorsqu’elle est bien utilisée.
Certaines brosses électriques permettent d’obtenir les mêmes résultats avec un peu plus de facilité.
Brossez toujours vos dents en faisant un mouvement de la gencive vers la dent.
Au début du mouvement, les poils de la brosse doivent être posés sur la gencive. Attention à bien brosser toutes les faces des dents.
Les brossettes inter-dentaires et le fil dentaire font partie intégrante du brossage. En effet, la brosse à dents ne nettoie pas entre les dents.
Une grande partie des problèmes dentaires (caries, "déchaussements"..) démarre entre les dents puisque les bactéries y stagnent. Si la gencive est en bonne santé, le passage des brossettes doit être fait une fois par jour, idéalement le soir. En cas de maladie des gencives, il peut être nécessaire de le faire 2 à 3 fois par jour. Si les espaces inter-dentaires sont trop étroits, les brossettes doivent être remplacées par du fil dentaire.
Pensez également à brosser la langue. Il existe des instruments spéciaux pour cela, mais la brosse à dents est suffisante.
En effet la face externe de la langue est recouverte de bactéries qui peuvent contribuer, notamment, à une mauvaise haleine.
Les hydropulseurs peuvent être utilisés en complément de la brosse.
Ils peuvent être utiles pour enlever des débris alimentaires et faire un massage des gencives. Cependant leur action est insuffisante pour décoller les bactéries de la plaque dentaire, et ils ne remplacent en aucune façon la brosse à dent, ni les brossettes inter-dentaires.
Le dentifrice doit être fluoré pour vous protéger des caries.
A chaque âge correspond un dosage en fluor. Dans certains cas, un dentifrice spécifique peut être conseillé.
Les bains de bouche antiseptiques ne doivent pas être utilisés quotidiennement
en dehors des cures prescrites par le dentiste.
Certains aliments sucrés et acides (comme les sodas ou le citron) abîment fortement les dents.
Les consommer avec modération.
-
Hypersensibilité des dents
L’hypersensibilité des collets des dents se caractérise par des douleurs dentaires au chaud, au froid, au sucre ou au brossage sur la partie des dents proche de la gencive.
Quelle est son origine ?
Parmi les différents composants des dents (émail, cément, dentine et pulpe), c’est l’émail qui permet de protéger les dents contre les réactions douloureuses au chaud, au froid, au sucre ou au toucher…
Au niveau des collets, il est fréquent qu'une partie de dent non recouverte d’émail soit exposée sans protection dans la cavité buccale, ce qui entraîne en général une hypersensibilité plus ou moins importante. Il existe deux causes principales à cela :
- * La fracture d’un morceau d’émail au collet de la dent ou l’usure très importante de l’émail due à un brossage trop agressif.
- * La récession de la gencive entraînant la mise à nue d’une partie de la racine de la dent (la racine n’est pas recouverte d’émail).
- * La désensibilisation réalisée au Cabinet par application de produits spécifiques sur les zones sensibles.
- * La désensibilisation à domicile par utilisation de dentifrices, gels et bains de bouche appropriés.
Traitement de l’hypersensibilité :
L’hypersensibilité peut être traitée en procédant à la désensibilisation des collets de deux manières :
Ces deux méthodes de traitements sont souvent mises en oeuvre en parallèle. Dans certains cas, on peut également envisager un recouvrement des collets par greffe de gencive.
-
-
Les pathologies bucco-dentaires et leurs soins
Caries, gingivites, aphtes, abcès, langue, mycose buccale.
-
Caries et soins des caries
La carie dentaire reste un problème majeur de santé publique dans de nombreux pays industrialisés. Elle y affecte 60 à 90 % des enfants d’âge scolaire et la grande majorité des adultes.
L’évolution de la carie :
La carie est une infection de la dent qui se caractérise par l’apparition d’une cavité à la surface de l’émail. Au fur et à mesure que la carie progresse, cette cavité va se frayer un chemin vers l’intérieur de la dent jusqu’à atteindre le nerf. Les premiers signes pouvant révéler la présence d’une carie sont les douleurs au sucre, au froid ou au chaud.
Les complications locales de la carie :
Lorsque la carie n’est pas traitée à son début, on pourra voir apparaître une rage de dent, des abcès dentaires ou des kystes.
Le traitement de l’infection :
Pour soigner une carie, la dent est endormie (sauf si la carie est très superficielle), et la partie cariée est retirée. Après cette première étape, la dent présente une cavité qui doit être désinfectée afin de pouvoir la reconstituer à l’abri des microbes, et éviter ainsi tout risque de récidive de la carie. Si la carie a atteint le nerf, la dent devra nécessairement être dévitalisée avant d’être reconstituée.
-
Les Aphtes

Les aphtes sont des petites lésions douloureuses qui peuvent apparaître sur la langue ou la gencive. Ils sont le plus souvent sans gravité et guérissent spontanément. Dans certains cas, ils peuvent être liés à des affections d'ordre général comme des carences en vitamines.
Que sont les aphtes ?
Il s’agit d’ulcérations superficielles de petite taille que l’on trouve le plus souvent dans la bouche. Isolés ou groupés, les aphtes forment une lésion arrondie, recouverte au centre d’un enduit blanc-jaunâtre et bordée de rouge. Ils provoquent une gêne plus ou moins douloureuse lors de la mastication. L’alimentation devient alors difficile.
Quelle est leur origine ?
Ils correspondent à la destruction localisée d’une zone de tissu à l’intérieur de la bouche. Ils surviennent de façon isolée chez un individu en bonne santé. Les aphtes peuvent être liés à certains facteurs qui favorisent leur apparition :
- * Lorsqu’il y a des carences, par exemple en vitamines B12
- * Pour des raisons psychologiques (stress)
- * Par la prise d’aliments riches en histamine (noix, chocolat, gruyère…)
- * Quand il y a des traumatismes locaux (irritation par une prothèse ou un appareil dentaire)
- * A cause d’infections virales, d’états grippaux...
-
Les Abcès

On distingue généralement les abcès d’origine dentaire liés à une infection de la dent et les abcès parodontaux liés à une infection de la gencive.
Les abcès d’origine dentaire :
Ce sont des abcès qui se produisent au bout de la racine d’une dent nécrosée, c'est-à-dire dont le nerf est mort. Cette nécrose peut être due à une grosse carie ou à un traumatisme (choc sur une dent). Les abcès dentaires peuvent également être dus à une fêlure et, dans ce cas, le nerf de la dent peut être vivant. En général, la dent est sensible à la pression. On observe parfois un gonflement au niveau de la gencive et un écoulement de pus à cet endroit. Le traitement d’urgence consiste souvent à prescrire des antibiotiques. La dent devra ensuite être dévitalisée pour éviter la récidive. Dans le cas d’une dent fracturée, la dent sera quasi systématiquement extraite.
Les abcès parodontaux :
Ces sont des infections aiguës de la gencive qui se manifestent par un gonflement avec élimination de pus à la pression. La dent peut être mobile et parfois même se déplacer légèrement.
Le traitement d’urgence consiste à prescrire des antibiotiques. L’abcès peut également être percé pour faire sortir tout le pus. Une fois l’abcès disparu, un traitement parodontal devra être entrepris afin d’éviter une récidive.
-
Les Mycoses buccales

Les mycoses sont des maladies dermatologiques. Ce sont des champignons qui se développent sur la peau ou les muqueuses. Les mycoses buccales se situent principalement sur la langue et à l’intérieur des joues. Plusieurs types de champignons peuvent en être responsables, le plus fréquent étant le Candida Albicans.
Aspect et traitement des mycoses buccales :
Elles se présentent sous différents aspects : dépôts blanchâtres au coin des lèvres (les perlèches), dans la bouche (le muguet), aspect brun (la langue noire) ou lésions rougeâtres. D’autres symptômes peuvent être présents comme la perte de l’appétit, des inflammations et des douleurs dans la bouche…
Selon leur importance, on les soigne de deux manières :
- - par des bains de bouche : le gargarisme est un traitement local qui combat les champignons aux endroits infectés.
- - par la prise de comprimés : ils empêchent la propagation des champignons.
Qui est concerné ?
Les champignons sont normalement présents dans la bouche de chacun d’entre nous ; ils vivent en équilibre avec des bactéries utiles qui protègent la bouche et la gorge. Mais il arrive que cet équilibre soit rompu et que les champignons prennent le dessus provoquant des infections. Les mycoses sont plus fréquentes chez les personnes présentant une hygiène buccale insuffisante, ou ayant suivi une cure d’antibiotique. Elles sont également présentes chez les personnes dont le système immunitaire est affaibli et chez les personnes porteuses de prothèses amovibles.
-
Les Grincements de dents : le bruxisme
Le bruxisme est un problème qui touche environ 5% de la population française. Il se manifeste par un grincement ou un serrement des dents, principalement nocturne, et est souvent lié à un stress psychologique ou physique.
Manifestations :
Le bruxisme est surtout nocturne. Au réveil, les personnes qui en souffrent peuvent ressentir une fatigue musculaire au niveau des joues et parfois des douleurs en avant de l’oreille.
Le bruxisme est dû à un déséquilibre au repos entre les muscles qui relèvent la mâchoire et ceux qui l’abaissent. Il peut entraîner divers problèmes : usure et fractures des dents, douleurs musculaires ou articulaires (au niveau de l’articulation de la mâchoire), fractures de prothèses, difficultés à ouvrir la bouche...
Traitement :
On réalise souvent des gouttières de désocclusion ou d’autres dispositifs destinés à protéger les dents des conséquences du bruxisme. Malheureusement, aucun traitement n’est efficace pour traiter ses causes. Dans les cas graves, un traitement à base de relaxants musculaires peut être prescrit de manière transitoire, voire une kinésithérapie dans certaines situations.
-
-
Les prothèses
Les différents types de prothèses : couronne, inlay, bridge, prothèse amovible...
-
Les Différents types de prothèses dentaires
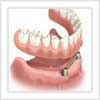
Les prothèses dentaires servent à remplacer soit une partie de dent, soit une ou plusieurs dents. Comment sont réalisées les prothèses dentaires ? Quel type de prothèse dentaire choisir ?
L’empreinte dentaire
L’empreinte est la phase préalable à la réalisation de la prothèse dentaire qui sera fabriquée sur mesure par le prothésiste selon les prescriptions du chirurgien-dentiste. Dans certains cas, plusieurs empreintes sont nécessaires. Entre-temps, vous bénéficiez d’une prothèse provisoire afin de protéger la dent et de garder le sourire avant la pose de la prothèse définitive.
Il existe plusieurs types de prothèses fixes utilisés selon les besoins :
- * Une couronne dentaire prothétique pour remplacer l’ensemble de la partie visible de la dent. La couronne dentaire recouvre alors toute la dent et la consolide.
- * Un inlay pour remplacer une petite partie de la dent.
- * Un onlay qui est une couronne dentaire partielle.
Lorsqu’il manque une ou plusieurs dents, elles peuvent être remplacées par un bridge (ou pont dentaire). Le bridge est fixé aux dents voisines par un inlay, un onlay ou une couronne.
Les prothèses dentaires amovibles :
Ce sont des prothèses que l’on peut mettre et retirer comme on le souhaite. Elles peuvent être partielles ou totales.
- * Une prothèse dentaire amovible partielle ne remplace que certaines dents. Elle prend appui sur la gencive et sur les dents restantes à l’aide de crochets.
- * Une prothèse dentaire amovible complète remplace toutes les dents d’une mâchoire et s’appuie simplement sur la gencive.
- * Les prothèses dentaires fixes sur implants : ce sont des couronnes dentaires ou des bridges directement vissés ou scellés sur les implants dentaires.
- * Les prothèses dentaires amovibles sur implants : ce sont des prothèses dentaires amovibles partielles ou complètes, stabilisées par des implants dentaires au moyen de systèmes d’attaches qui ressemblent souvent à de petits boutons-pression.
Les prothèses dentaires sur implants :
-
Les Inlays et les onlays : une alternative au plombage
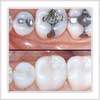
Les inlays et les onlays sont des alternatives aux plombages dentaires ou aux résines de volume important. Il s’agit d’une technique moderne d’obturation qui permet parfois d’éviter une prothèse dentaire beaucoup plus mutilante pour la dent.
Pourquoi me propose-t-on un inlay ou un onlay plutôt qu’un simple plombage dentaire ou une simple résine ?
La résistance mécanique des inlays et des onlays est bien meilleure que celle des plombages dentaires et des résines réalisés directement au Cabinet par les techniques classiques. Par ailleurs, les inlays et les onlays permettent d’obtenir un joint de meilleure qualité qu’avec une obturation classique. On augmente ainsi la fiabilité du point de contact avec les dents adjacentes, ce qui permet de réduire le risque de reprise de carie et les problèmes d’inflammation gingivale. Dans le cas de caries de volume important, la réalisation d’un inlay ou d’un onlay permet souvent d’éviter de réaliser une couronne dentaire qui entraînerait un délabrement plus important de votre dent.
Inlays, onlays et esthétique
Pour des questions de résistance mécanique, les inlays et onlays étaient réalisés systématiquement en métal. Avec l’essor des nouveaux matériaux et des nouvelles techniques, on peut maintenant fabriquer des inlays et des onlays très esthétiques, en résine composite ou en céramique, qui reproduisent de façon exacte la teinte et la forme de vos dents.
Technique de réalisation :
Première séance : la dent est préparée en nettoyant la carie et en taillant une cavité qui accueillera :
- * l'inlay lorsque la cavité se trouve à l'intérieur des parois de la dent
- * l'onlay lorsque la cavité englobe une ou plusieurs parois.
Une empreinte dentaire est ensuite réalisée et envoyée au laboratoire avec les références de teinte. l'inlay (ou l’onlay) sera fabriqué en un monobloc qui s'insère parfaitement dans la cavité comme un morceau de puzzle.
Deuxième séance : l'inlay est posé et collé dans la cavité de la dent.
Contrairement aux obturations classiques, les inlays/onlays n'exercent pas de pressions sur les parois dentaires restantes (risque de fracture). L'adhésion chimique aux parois dentaires consolide l'ensemble et assure une meilleure étanchéité qui bloque toute infiltration bactérienne.
-
Prothèses amovibles partielles
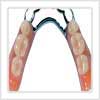
Une prothèse amovible partielle remplace une partie seulement des dents sur une mâchoire. Elle peut être insérée ou retirée à volonté. Il existe deux types de prothèses amovibles partielles selon les matériaux utilisés.
Les prothèses entièrement en résine
Grâce à une empreinte réalisée au Cabinet, le prothésiste réalise une plaque en résine rose, dans laquelle sont intégrées des dents artificielles en résine ou céramique. Des crochets sont positionnés de façon stratégique au niveau de la prothèse pour la stabiliser et la retenir pendant la mastication et l’élocution. L’appareil s’appuie uniquement sur les gencives. Ces prothèses en résine sont faciles et rapides à réaliser. Elles sont également peu onéreuses et servent souvent de prothèses transitoires.
Les prothèses à châssis métallique (ou stellite)
Ce sont des appareils plus élaborés, qui permettent de mieux préserver la gencive et les dents restantes. En général, deux empreintes successives sont nécessaires, à l’issue desquelles le prothésiste réalise une armature métallique. Elle s’apparente à un squelette qui sert d’échafaudage pour le soutien de la résine rose et des dents artificielles. Grâce au châssis métallique, ces prothèses peuvent s’appuyer non seulement sur la gencive mais aussi sur les dents, ce qui répartit mieux les forces. Les dents naturelles restantes, en contact avec les crochets, peuvent être légèrement taillées pour stabiliser l’appareil, voire couronnées si elles sont fragiles.
Les crochets sur les dents
Certains crochets situés sur les dents de devant peuvent être disgracieux. Il est possible de réaliser des crochets plus esthétiques ou bien d’utiliser des systèmes plus sophistiqués appelés attachements, qui permettent de les supprimer tout en garantissant la stabilité de l’appareil.
-
Les Bridges et ponts dentaires
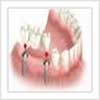
Un bridge est une prothèse dentaire fixe permettant de remplacer une ou plusieurs dents manquantes en s’appuyant sur les dents adjacentes. Les dents sur lesquelles s'effectue l'appui doivent être préparées pour accueillir le bridge.
Les bridges collés
Les bridges collés permettent le remplacement d’une seule dent (voire de deux, dans certains cas) en s’appuyant sur les dents adjacentes au moyen d’ailettes métalliques collées. Lorsque la pose d'un bridge est possible, c’est une solution très esthétique et peu délabrante pour les dents voisines sur lesquelles on prend ancrage. La dent prothétique peut être en métal ou recouverte de céramique. En revanche, les ailettes ne peuvent pas être recouvertes de céramique. Elles sont donc de couleur métallique mais sont en général non visibles ou très discrètes.
Les bridges conventionnels
Pour ce type de bridge, l’ancrage sur les dents bordant l’édentement se fait le plus souvent au moyen de couronnes dentaires et parfois au moyen d’inlays ou d’onlays. De la même façon que les couronnes dentaires, les éléments du bridge peuvent être métalliques, céramo-métalliques ou entièrement en céramique (dans certains cas seulement). Les étapes de réalisation des bridges sont les mêmes que celles des moyens d’ancrage dont ils disposent : couronnes dentaires, inlays ou d’onlays.
Les implants dentaires remplacent progressivement les bridges
Avec l’avènement des prothèses dentaires sur implants, le nombre de bridges effectués tend à diminuer. En effet, lorsqu’un bridge est réalisé, les dents qui le supportent doivent être préparées et doivent ensuite supporter la charge des dents remplacées. Avec les implants, on ne touche pas les dents voisines et les forces de mastication sont prises en charge par les implants.
-
Les Couronnes dentaires

Les couronnes dentaires prothétiques permettent de reconstruire des dents très délabrées, qu’elles soient dévitalisées ou non. Pour les dents dévitalisées, la couronne dentaire doit être ancrée dans la racine par un tenon (ou pivot ou inlay-core). Ce tenon peut parfois être solidaire de la couronne dentaire prothétique, mais il est le plus souvent indépendant.
Principales étapes de réalisation d’une couronne dentaire prothétique
- La dent est préparée et une couronne dentaire provisoire en résine est mise en place.
- Si la dent est dévitalisée, un tenon est mis en place dans la dent, soit directement, soit en passant par une empreinte de l’intérieur de la racine.
- Une empreinte dentaire est prise et envoyée au prothésiste afin qu’il réalise la couronne dentaire.
- La couronne dentaire est mise en place après un essayage
Les différents types de couronnes dentaires
La couronne dentaire en résine ou couronne dentaire provisoire
Elle protège la dent pendant les étapes de conception de la couronne dentaire définitive. Mais, avec le temps, la résine devient poreuse et les microbes passent au travers ; il faut donc éviter de la garder trop longtemps.
La couronne dentaire métallique
C’est la moins chère des couronnes dentaires prothétiques mais la moins esthétique. Elle reste néanmoins une prothèse dentaire d’excellente qualité. Le métal utilisé doit être choisi de façon judicieuse. En effet, la présence dans la bouche de nombreux métaux de nature différente peut provoquer l'apparition d'un goût métallique, voire de légers picotements. Son prix et sa teinte varient en fonction du métal utilisé (alliage à base d'or ou non).
La couronne dentaire céramo-métallique
Elle est constituée d’une coque en métal recouverte d’une céramique qui a la même couleur que les dents. La présence de métal sous la céramique ne permet pas d’obtenir le même degré de translucidité que les dents naturelles ce qui peut donner un aspect opaque à la couronne.
La couronne dentaire toute céramique
Elle fait appel à des procédés de conception très évolués. Elle est constituée d’une armature en céramique extrêmement résistante, recouverte d’une céramique cosmétique de même couleur que les dents. Ces couronnes dentaires sans métal ont un excellent rendu esthétique et une biocompatibilité supérieure aux couronnes dentaires céramo-métalliques.
-
Les Prothèses amovibles complètes
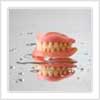
Les prothèses amovibles complètes permettent de remplacer l’ensemble des dents sur une mâchoire. Elles peuvent être insérées et enlevées à volonté.
Conception de la prothèse
La réalisation des prothèses amovibles complètes nécessite une succession d’étapes d’une grande précision. En effet, deux empreintes ou plus sont nécessaires pour enregistrer de façon très précise la position de la gencive, de la langue, des lèvres et des joues.
Utilisation des boutons-pression : Si la surface de contact entre la prothèse et la gencive n’est pas suffisante, ou si la salive vient à manquer, on peut stabiliser la prothèse à l’aide de boutons-pression placés sur des implants.
Le suivi
Lorsque l’on porte une prothèse amovible complète pour la première fois, il faut prévoir une période d’adaptation, notamment pour s’alimenter. Dans les semaines qui suivent la pose de la prothèse, de nombreux réglages peuvent être nécessaires afin de parfaire sa morphologie et d’assurer un confort optimum. Avec le temps, il est possible que l’os et la gencive de la mâchoire s’affaissent et entraînent une perte de stabilité de la prothèse. On remédie à cette situation en réalisant un « rebasage », qui permettra de combler les espaces libres entre la prothèse et la gencive.
-
-
Les choix esthétiques
Beauté des dents : blanchiment, facettes et autres solutions esthétiques...
-
L'Esthétique
Conserver ou rétablir un sourire harmonieux devient une préoccupation permanente dans l’exercice quotidien du praticien, au point de pouvoir parler de dentisterie esthétique ou cosmétique.
Les techniques de réhabilitation esthétique sont détaillées et expliquées au patient en consultation, ceci afin de lui proposer le traitement le mieux adapté à son besoin.
L’esthétique du sourire est liée à la teinte des dents, leur alignement ainsi qu’à la qualité de la gencive qui l’entoure. Le choix du traitement se fera après un examen clinique, afin de retenir la technique de réhabilitation adéquate :
- - Une technique de blanchiment lorsqu’il s’agit d’éclaircir la teinte des dents pour un sourire lumineux.
- - Un traitement orthodontique pour aligner les dents lors de malposition ou encombrement dentaire.
- - Une restauration esthétique à l’aide de matériau composite ou céramique lorsqu’il existe une atteinte de l’intégrité de la dent (carie, fracture).
- - Une technique chirurgicale (greffe gingivale) pour les déchaussements apparents.
-
Le Blanchiment

Le blanchiment est une technique qui permet d’éclaircir la couleur interne des dents afin de leur redonner un éclat et une brillance plus attractives. Il existe différentes techniques pour blanchir les dents sans réaliser de prothèses (facettes ou couronnes). La technique la plus adaptée sera proposée après avoir réalisé un bilan complet de la bouche et du sourire du patient.
La consultation préliminaire :
En consultation, le praticien et le patient décident de l’intérêt d’un éclaircissement. Un bilan bucco-dentaire préalable est effectué afin d’écarter certaines contre-indications comme la présence de caries, d’obturations non étanches ou d’inflammations gingivales. Ensuite un détartrage et polissage des arcades dentaires est indispensable avant la réalisation du traitement de blanchiment.
Il faut savoir qu’il s’agit plutôt d’un éclaircissement de la teinte naturelle de la dent et que les cas sévères de dyschromie (atteinte profonde de la teinte de l’émail liée souvent à la prise de médicaments lors de la formation de la dent) seront souvent traités par la technique des facettes.
Les différentes techniques de blanchiment :
Au Cabinet : 1 à 2 séances de 30 à 60 minutes sont à prévoir au fauteuil. Après avoir mis en place une protection au niveau des gencives, un gel blanchissant est appliqué sur l’émail des dents et activé par une lampe à UV.
A la maison (technique ambulatoire) : l’empreinte des deux mâchoires est effectuée au Cabinet afin d'élaborer des gouttières en plastique ajustées à la dentition.
Le praticien les remet au patient avec un coffret contenant des seringues de gel blanchissant. Le patient appliquera le gel actif à l’intérieur des gouttières pour ensuite les insérer en bouche pendant 30 à 60 minutes par jour. La durée de la "technique ambulatoire" est en général de 15 jours. A noter que dès le deuxième jour, on obtient un résultat.
L’avantage du blanchiment ambulatoire est, qu’ultérieurement, le patient pourra utiliser ses gouttières 6 mois après, suite à une séance de détartrage, pour redonner un coup d’éclat à ses dents.
Pour les dents dévitalisées qui ont noirci au cours du temps, il existe une technique de blanchiment spécifique. Après avoir protégé l'intérieur de la racine par une sorte de bouchon, un gel blanchissant est placé dans le reste de la partie supérieure de la dent. Le produit est laissé à l’intérieur de la dent, de quelques jours à quelques semaines. Quand la dent a récupéré la même teinte que les dents voisines, le gel est retiré et la dent est rebouchée définitivement.
-
Les Facettes céramiques

Les facettes sont des revêtements très fins en céramique qui sont collés sur la face externe des dents, et permettent un embellissement durable du sourire. L’esthétique est assurée par le "rendu naturel" de la facette liée à la finesse de la préparation (0 ,5 mm).
La technique des facettes céramiques permet de corriger durablement :
- - La teinte des dents lorsqu’il existe des colorations en profondeur qui ne peuvent pas être traitées par un simple blanchiment.
- - Les malpositions légères ou encombrements dentaires.
- - Les anomalies de forme de la dent (trop étroite ou fracturée).
- - Les usures et caries restaurées par des composites (= résines) disgracieux.
Deux séances suffisent pour cette transformation du sourire.
Première séance : Le praticien effectue une préparation pelliculaire sur la face externe des dents du patient, en retirant seulement une infime couche d’émail (de 0,2 à 0,5 mm). L’intervention est indolore.
Une empreinte des dents préparées est prise et envoyée au laboratoire avec les instructions pour la teinte et la forme souhaitées.
Deuxième séance : Les facettes céramiques élaborées quelques jours après sont essayées puis collées sur l’émail des dents. Le praticien pourra jouer à ce moment encore sur la teinte en utilisant des résines de collage plus ou moins claires.
Cette technique est tout à fait fiable, grâce à l'utilisation d’adhésifs très résistants dans le temps et au matériau céramique dont la surface vitrifiée permet un maintien permanent de la teinte au cours des années.
-
Greffe gingivale à visée esthétique
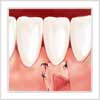
Différents défauts esthétiques de la cavité buccale peuvent être traités à l’aide de greffes de gencive. La greffe consiste, sous anesthésie locale, à prélever un morceau de gencive à un endroit de la bouche (le plus souvent au palais) pour aller le greffer à un autre endroit..
Greffe gingivale et recouvrement d’une récession de la gencive.
Certaines récessions de la gencive sont traitées en recouvrant la dénudation de la racine dentaire par un greffon gingival.
Au bout d’une dizaine de jours, la cicatrisation est déjà bien avancée. Quelques semaines, voire quelques mois, sont parfois nécessaires pour obtenir une cicatrisation complète et un résultat esthétique définitif. En fonction du cas, la récession de la gencive peut être recouverte totalement ou partiellement.
Greffe gingivale et comblement d’un déficit de volume au niveau d’une crête édentée.
L’extraction d’une dent entraîne souvent une diminution du volume de la gencive et de l'os à ce niveau. Lors du remplacement ultérieur de la dent par un bridge ou un implant, si la perte de volume de ces tissus n’est pas compensée, le résultat esthétique est souvent décevant. Ce problème peut être résolu en greffant un peu de gencive dans la zone concernée.
Cette intervention permet d’obtenir un résultat esthétique satisfaisant. Elle est principalement réalisée dans les zones très visibles de la bouche et en particulier au niveau des dents antérieures.
-
Les Colorations dentaires
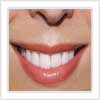
L’émail de la dent étant légèrement poreux, il se produit en permanence des échanges avec le milieu salivaire. Le tabac, le thé, le café, certains bains de bouche peuvent donner à vos dents une coloration disgracieuse…
Mes dents sont tachées, que faire ?
Les colorants alimentaires (café, thé, vin...), la nicotine ainsi que certains produits pharmaceutiques (bain de bouche à base de chlorhexidine, médication à base de fer,...) colorent très fréquemment le tartre, les dents et les restaurations dentaires à base de résine. Cela entraîne un aspect très disgracieux de la denture.
Une hygiène bucco-dentaire quotidienne, des détartrages réguliers associés à un polissage des dents permettent en général de remédier à ce problème.
Il est déconseillé par contre d’utiliser un dentifrice abrasif qui risquerait de rayer la surface des dents et d’accélérer indirectement l’apparition de nouvelles colorations.
L’élimination de la substance colorante dans vos habitudes de vie représente toutefois la meilleure solution.
Si ces taches correspondent à des petits défauts de l’émail, votre chirurgien-dentiste pourra vous proposer la technique de la micro abrasion, technique qui permet de gommer les taches en surface.
Je ne veux pas d’amalgame, peut-on me proposer autre chose de plus esthétique ?
Dans certains cas, il est possible de remplacer les amalgames par des résines composites. Cependant différentes techniques sont à envisager en fonction de l’importance de la carie.
Si celle-ci est de petit volume, votre praticien pourra réaliser directement son composite pendant la séance.
En revanche, pour les caries volumineuses fragilisant la dent, il est alors préférable de fabriquer un composite renforcé à partir d’une empreinte de la cavité (Inlay ou Onlay).
J’ai une dent dévitalisée qui noircit. Y a-t-il une solution pour l’éclaircir ?
Si la dent n’est pas trop délabrée votre chirurgien-dentiste pourra vous proposer un blanchiment interne pour l’éclaircir.
Le blanchiment est une technique qui permet d’éclaircir la couleur interne des dents afin de leur redonner un éclat et une brillance plus attractives.
Cette technique consiste à déposer un produit à l’intérieur de la dent. Au bout de quelques jours, un éclaircissement apparaît et le renouvellement du produit est possible ceci jusqu’à l’obtention du résultat escompté. Il est à préciser que votre chirurgien-dentiste utilise des produits puissants et qu’il est nécessaire de réaliser une protection de la racine de la dent à traiter, ainsi que de la gencive située à proximité.
-
-
L'orthodontie
Le rôle de l’orthodontie : pour qui ? quand et comment ?
-
Qu'est-ce que l'Orthodontie ?
L’orthodontie consiste à déplacer les dents et à modifier la croissance des mâchoires afin de retrouver un alignement dentaire harmonieux et d'améliorer les fonctions orales. Quand les dents doivent être corrigées, l’orthodontie est vivement conseillée puisque les malpositions dentaires peuvent engendrer des caries, des inflammations de la gencive…
L’orthodontie et les déplacements dentaires
La plupart des traitements orthodontiques visent à déplacer les dents pour les réaligner. Des gouttières en plastique, ou des bagues qui sont de petites attaches métalliques collées sur la face interne ou externe des dents, peuvent être utilisées. Pour les traitements avec bagues, les déplacements se font le long d’un arc dont la forme permet de guider le mouvement des dents. Cet arc est changé régulièrement en fonction des mouvements que l’on souhaite obtenir.
Des élastiques reliant la mâchoire du haut et du bas sont utilisés pour déplacer les dents dans le sens horizontal ou vertical.
L’orthodontie et la croissance des mâchoires
Certains enfants présentent une croissance de l'une ou des deux mâchoires trop lente ou trop rapide. Ces enfants peuvent bénéficier d’un traitement à l’aide d’appareils amovibles (appelés faux palais) ou fixes (appelés bagues) pour accélérer ou ralentir cette croissance. Cette correction n’est possible que chez l’enfant car il n’a pas fini sa croissance.
Chez l’adulte la correction d’un décalage des mâchoires est envisageable mais elle devra se faire à l’aide d’une chirurgie (chirurgie orthognatique).
Les praticiens
Les chirurgiens-dentistes reçoivent tous, dans le cadre de leurs études, un enseignement théorique en orthodontie et effectuent des stages hospitaliers au cours desquels ils réalisent des traitements orthodontiques de base.
Par ailleurs ils assistent à la mise en œuvre de traitements plus complexes effectués par des spécialistes.
Certains complètent leur formation par des cours post-universitaire.
En fonction de son expérience et du diagnostic posé, le chirurgien-dentiste peut, face à un patient requérant un traitement d’orthodontie, soit assurer lui-même cette prise en charge, soit adresser son patient à un spécialiste qualifié.
De leur côté les spécialistes qualifiés en orthopédie dento-faciale s’engagent à n’exercer que l'orthodontie.
-
A quel âge consulter un orthodontiste ?
Actuellement chaque enfant a droit à un bilan bucco-dentaire à 6 ans puis à 9 ans chez son chirurgien-dentiste. Chez l’enfant, pour que le traitement orthodontique soit le plus efficace et le plus court possible, il est important d’intervenir au bon moment, ni trop tôt ni trop tard.
Traitements orthodontiques des enfants
Pour les enfants, un traitement d’orthodontie est possible dès que la première molaire permanente est apparue, parfois même lorsqu’il n’y a que des dents de lait.
Vers 3-4 ans, les traitements sont rares. Mais si votre enfant présente déjà un gros décalage entre les deux mâchoires, il pourra être pris en charge dès cet âge-là. Le traitement se fera à l’aide de petits appareils amovibles.
C’est vers 6-8 ans que sont, le plus souvent, dépistées les malpositions maxillo-faciales (mâchoires trop courtes ou trop longues, trop larges ou trop étroites). A cet âge, la correction se fait également à l’aide d’appareils amovibles. On peut aussi faire du pilotage (extraire certaines dents) pour permettre aux dents définitives d’avoir la place de pousser correctement.
Toutefois, à partir de l’évolution des quatre incisives du haut et du bas, il est important d’être vigilant.
Traitements des adolescents :
La plupart des traitements orthodontiques se font à l’adolescence. Avant la puberté, on peut encore jouer sur la croissance des mâchoires, alors qu’après, seule la position des dents peut être modifiée. Pour modifier la position des dents, on utilise le plus souvent des bagues collées sur les dents.
Traitement des adultes :
Les adultes peuvent bénéficier de traitements orthodontiques pour réaligner leurs dents. En revanche, s’ils présentent un décalage de croissance des mâchoires, le traitement devra être chirurgical (traitement orthognatique).
Observez votre enfant, quelques signes peuvent vous alerter :
- * Un décalage important entre les dents supérieures et les dents inférieures.
- * Une dent de lait qui ne tombe pas spontanément.
- * Des incisives supérieures en avant (dents de lapin).
- * Un mauvais contact entre la dent et la gencive.
- * Une bouche petite, des maxillaires étroits.
- * Il respire la bouche ouverte.
- * Il ronfle la nuit.
- * Il a un défaut de prononciation.
Souvenez-vous de certains détails :
- * Il n’avait pas d’espace entre ses dents de lait.
- * Il a sucé son pouce au-delà de l’âge de six ans.
-
Intérêts d'un traitement orthodontique
La recherche constante d’un sourire harmonieux, le souhait de corriger des dysfonctionnements gênants d’élocution, de respiration…, une sensibilisation à l’hygiène et à la santé bucco-dentaire trouvent leur réponse dans l’orthodontie.
Un souci de santé publique, avec deux bilans bucco-dentaires prévus chez l’enfant à 6 ans et à 9 ans, souligne encore l’importance du suivi orthodontique.
La plupart des traitements orthodontiques visent à déplacer les dents pour les réaligner. Le suivi d’une croissance harmonieuse des mâchoires est un objectif majeur car il permet d’éviter les décalages ou les malpositions dentaires. Si l'objectif esthétique est essentiel, la recherche du bon fonctionnement de l’ensemble dentaire est aussi primordiale. Des dents bien alignées facilitent le brossage, évitant la formation de la plaque dentaire et des bactéries qui s’y développent. Cet entretien contribue ensuite à la protection des gencives. En outre l'orthodontie est un moyen de prévention qui permet un meilleur vieillissement de la dentition. Conserver nos dents est de plus en plus important en raison de l'allongement de la durée de la vie.
Importance de la prévention :
Une prévention éclairée, et si nécessaire des traitements précoces, vont éviter des interventions beaucoup plus lourdes à l’adolescence ou à l’âge adulte.
Avoir négligé un problème orthodontique diminue la possibilité de solutions simples ou entraîne des compromis regrettables (extraction de dents définitives par exemple). Progressivement d’ailleurs, des problèmes traités actuellement chez l’adulte devraient disparaître compte tenu des soins effectués maintenant dès l’enfance.
Accepter un traitement :
Pour les plus jeunes comme pour les adultes il est parfois difficile d’accepter un traitement. Mais des techniques de plus en plus évoluées se sont développées, particulièrement depuis ces vingt dernières années. De nouveaux alliages plus souples, utilisés pour les appareils fixes, sont à la fois très efficaces et mieux tolérés. Les dispositifs « multi attaches », traditionnellement en acier, sont maintenant discrets voire invisibles. Les appareils amovibles sont eux aussi de plus en plus légers et efficaces grâce à l'utilisation de nouveaux matériaux.
-
Les Différentes techniques de traitement :
Différents appareillages peuvent être utilisés pour déplacer les dents. Le choix de la technique dépendra du mouvement dentaire à réaliser et du souhait du patient.
Les traitements orthodontiques précoces
Chez les enfants, lorsque toutes les dents définitives n’ont pas encore poussé, on utilise souvent des appareils amovibles en résine, généralement peu visibles, avec au plus un fil passant devant les incisives du haut. Ces appareils sont fréquemment appelés « faux palais » ou « palais roses ». On peut également utiliser des appareils fixes, constitués de deux bagues sur les premières molaires définitives et d’un fil longeant le palais.
Les traitements orthodontiques de l’adolescent et de l’adulte :
Lorsque toutes les dents définitives sont en bouche, deux techniques principales sont envisageables pour déplacer les dents :
- * 1ère solution : on colle sur chaque dent des attaches appelées « brackets » ou « bagues » fabriquées en métal ou en céramique transparente. Dans ces brackets un fil en métal est inséré. Il est attaché par une ligature en plastique ou en métal, qui va permettre de guider le déplacement des dents. Ces bagues peuvent êtres collées sur la face extérieure des dents (visible) ou sur la face interne (invisible).
- * 2ème solution : les dents peuvent être déplacées à l’aide de gouttières en plastique transparentes, qui devront être portées en permanence sauf au moment des repas. Cela peut être réalisé soit par une série de gouttières que l’on devra changer tous les quinze jours environ, soit par une gouttière qui sera activée progressivement. Les gouttières sont surtout utilisées pour réaliser de petits déplacements.
Pour certains traitements, l’aide d’un chirurgien-dentiste (par exemple pour dégager une canine enfouie dans l’os), ou d’un chirurgien maxillo-facial (pour déplacer les mâchoires au cours du traitement) peut être nécessaire.
-
Incidents et urgences orthodontiques :
Il y a peu de véritable urgence en orthodontie. Cependant, les patients peuvent être confrontés à différents problèmes : douleurs lors de certaines phases du traitement, détérioration de l’appareillage orthodontique…
Types de difficultés rencontrées :
- * Descellement d’une bague ou d’un bracket : passez au Cabinet faire recoller l’attache.
- * Douleur liée à une bague ou un bracket qui blesse la gencive : pensez à utiliser votre cire orthodontique. Si la douleur persiste, n’hésitez pas à nous le signaler.
- * Perte d’une ligature : la ligature doit être remplacée au plus vite au Cabinet.
- * Fil saillant ou irritant : appelez-nous pour un éventuel réglage de la position du fil.
- * Irritation de la langue, des joues ou des lèvres. Utilisez des bains de bouche ou la cire orthodontique qui vous a été donnée, aussi disponible en pharmacie. Les muqueuses vont se renforcer peu à peu.
- * Gêne occasionnée par la tension de l’appareil sur les dents. Cette gêne est normale pendant quelques jours après chaque activation de l’appareil. N’hésitez pas à prendre un antalgique en cas de nécessité.
- * En milieu scolaire : faites une déclaration auprès de l’Assurance scolaire, surtout s’il s’agit d’un accident causé par un autre enfant.
- * N’essayez pas de porter un appareil abîmé. Prenez rendez-vous au plus vite pour le faire réparer.
- * En milieu scolaire : faites une déclaration de perte au près de l’Assurance scolaire.
- * Hors milieu scolaire, vérifiez avec votre assurance la prise en charge éventuelle des dommages.
- * Tout choc, même mineur doit être signalé rapidement à l’orthodontiste (chute, coup, accident de voiture…) afin de vérifier qu’il n’y a pas de conséquence sur le dispositif lui-même.
Douleur après la mise en place de l'appareil :
Appareil amovible cassé
Appareil amovible perdu :
Une empreinte sera nécessaire pour confectionner un nouvel appareil.
Choc en relation avec les dents :
-
-
Les dents et la santé
Avoir de bonnes dents est l'un des nombreux facteurs d'un bon état de santé. Retrouvez dans cette rubrique les sujets directement liés à vos dents et à votre santé en général.
-
Aliments : alliés et ennemis

Pour garder une bouche saine, il faut adopter une alimentation équilibrée. Et surtout, éviter les grignotages entre les repas ainsi que les sodas sucrés.
Les dégâts du grignotage
La digestion commence dans la bouche grâce à la mastication. Dans le même temps, l'acidité de la cavité buccale augmente pour faciliter la dégradation des aliments. Le hic, c'est que cette acidité favorise également les attaques bactériennes sur les dents, donc le risque de caries. Heureusement, la salive permet de diminuer l'acidité dans la cavité buccale et de neutraliser le pH deux heures après le repas, limitant ainsi le risque carieux. En revanche, lorsqu'on passe la journée à grignoter, des aliments sucrés de surcroît, la salive n'a pas le temps de rééquilibrer le pH, donc les bactéries peuvent se nourrir tranquillement dans un environnement ultra favorable.
Le fruit avant le fromage :
Les bactéries de la plaque dentaire se nourrissent des sucres, et s'en servent pour attaquer l'émail de la dent. Même s'il est d'usage de terminer le repas par le fruit, mieux vaut finir par le laitage si vous voulez diminuer le risque de caries. En effet, les produits laitiers protègent naturellement les dents des attaques acides. Pour les enfants, il est préférable de leur donner un verre de lait au goûter plutôt qu'un verre de jus de fruit. Ceci dit, tout est question de dosage. Le lait contenant du sucre, ne laissez pas un enfant en bas âge avec un biberon de lait toute la journée. Cela serait catastrophique pour ses dents.
Attention aux aliments trop acides :
Le duo sucre et acide est terrible pour les dents. Les personnes sujettes aux caries devront donc faire particulièrement attention aux aliments acides :
- - les boissons gazeuses
- - les jus de fruits
- - les agrumes
- - le citron
Vous avez l'habitude de boire un jus d'orange le matin ? En cas de sensibilité forte aux caries, optez pour une paille afin que l'acidité ne se répande pas dans toute la bouche, et attendez idéalement une heure pour vous laver les dents. Ainsi la salive aura eu le temps de diminuer l'acidité de la bouche.
-
Bien-être : les vitamines pour votre santé bucco-dentaire

Les vitamines sont essentielles à notre santé buccale, en complément des minéraux (calcium, fluor, phosphate). Nous devons les rechercher dans notre alimentation car les vitamines ne sont pas synthétisées par l’organisme.
La vitamine C (légumes, fruits...) :
Ses bienfaits sont nombreux et elle agit pour la santé du tissu de soutien des dents c’est-à-dire notre parodonte. En effet elle participe à la synthèse du collagène nécessaire à la constitution des ligaments, vaisseaux sanguins et muqueuses.
Elle possède aussi une action anti-oxydante sur les tissus.
Enfin elle favorise les défenses immunitaires face aux agressions microbiennes qui provoquent le déchaussement des dents.
La vitamine E (huile d'olive, germe de blé):
En synergie avec la vitamine C, elle protège les membranes et ainsi les muqueuses de la cavité buccale.
La vitamine D (poisson, mozzarella):
Son apport est important, conjointement avec le calcium, pour la constitution des os de nos mâchoires.
-
On n'arrête pas le progrès !

Les innovations technologiques d’aujourd’hui contribuent à l’amélioration de la qualité des soins pour le plus grand bonheur du patient.
Il suffisait de se rendre au dernier Congrès des Chirurgiens-dentistes à Paris pour se rendre compte des avancées technologiques, tant au niveau du matériel au Cabinet (radiographie, informatique) que sur celui des biomatériaux utilisés pour les soins dentaires.
Nos laboratoires de Prothèse français sont à la pointe du progrès et utilisent les procédés les plus modernes.
Ils sont réputés pour leur savoir faire et reconnus pour leur créativité dans l’esthétique dentaire. Dans certains cas cliniques ils utilisent la CFAO pour la réalisation de leurs couronnes céramiques.
La CFAO :
La CFAO ou Conception et Fabrication Assistée par Ordinateur permet, à partir d’une empreinte laser de la dent à couronner, d’en capturer des images numériques et de les adresser à un logiciel qui les restitue en 3D pour le façonnage de la couronne en Zircone ou Alumine.
La ZIRCONE :
La ZIRCONE est un biomatériau utilisé pour remplacer le métal dans la réalisation des infrastructures des couronnes céramiques.
Ce matériau présente de nombreux avantages :
- * Il est esthétique car sa teinte blanche permet d’éviter l’apparition de taches grises disgracieuses, au niveau de la gencive, liées au métal. Ceci surtout au niveau des dents antérieures.
- * Il possède des qualités mécaniques remarquables ce qui permet la réalisation de couronnes unitaires mais également de bridges.
- * Il est biocompatible : très bien toléré par la gencive et l’os qui entourent la dent. Les allergies aux composants du métal sont ainsi évitées.
-
L’Occlusion dentaire :
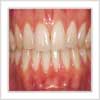
L’occlusion dentaire est l’ensemble des contacts qu’établissent les dents du maxillaire (fixées au crâne) et les dents de la mandibule (qui est mobile). On dit que des dents serrées sont en occlusion.
Avoir une bonne occlusion représente un élément capital pour votre santé.
Mais, dans certains cas, ces contacts ne sont pas corrects, par exemple si de mauvaises habitudes déplacent les dents, ou si des dents extraites n’ont pas été remplacées et que les dents restantes ne sont plus en équilibre. Des traitements dentaires, orthodontiques ou prothétiques, peuvent aussi créer des obstacles.
Quand faut-il consulter ?
Si les formes ou la place des dents ne leur permettent plus de s’emboîter convenablement lors du serrage, la mandibule se décale alors pour obtenir cet emboîtement. Cette position d’adaptation de la mandibule peut aboutir à des crispations des muscles des mâchoires ou à des difficultés dans l’articulation de la mandibule. Les mouvements sont alors contrariés ou douloureux.
La situation est aggravée si le patient serre beaucoup les dents comme c’est le cas dans les situations de stress. Alors les difficultés musculaires peuvent se transformer en véritables blocages et les douleurs de la région articulaire irradier tout le côté de la tête.
Les troubles musculo-squelettiques
En fait, cette position décalée de la mandibule passe inaperçue dans la plupart des cas et les patients supportent très bien cette situation…jusqu’au jour ou d’autres soucis s’additionnent. Si le patient serre des dents la nuit, ou s’il est stressé durant son travail, le déplacement de la mandibule peut perturber la posture du crâne sur la colonne vertébrale. Apparaissent alors des douleurs du cou ou des épaules. L’ensemble de la posture du corps peut être affectée par un déséquilibre mandibulaire important et prolongé.
Mais bien d’autres causes peuvent aboutir à ces douleurs générales qu’on désigne du terme de troubles musculo-squelettiques. Les dents et l’occlusion sont-elles responsables de ces douleurs qui vous gâchent la vie et que vous avez du mal à identifier ? Il faut alors consulter votre chirurgien-dentiste, ou votre médecin, et demander à ce que votre occlusion dentaire soit évaluée.
L’examen est délicat et le diagnostic souvent difficile. Mais le traitement est simple. Il fait en général appel à des conseils comportementaux, ou des orthèses orales, voire à une équilibration occlusale. Quand on sait que 20% de la population seraient affectés de désordres d’occlusion il est bon de ne pas oublier cette cause de troubles musculo-squelettiques.
-
La Salive : un désinfectant naturel de notre bouche

La salive est notre meilleure alliée contre la carie dentaire et les infections des muqueuses orales.
Chacun possède trois paires de glandes salivaires principales qui sécrètent en moyenne 1,5 litre de salive par jour. La salive est composée à 98% d’eau, à 0,5 % de protéines et d’une multitude d’ions minéraux/calcium, de fluorures, de phosphates, etc.
Ces proportions varient d’un individu à l’autre, et chez une même personne, en fonction du stress, du tabagisme, des cycles hormonaux et d’un éventuel défaut de fonctionnement des glandes salivaires.
Rôle de la salive :
La salive initie la digestion en imprégnant le bol alimentaire. En le lubrifiant, elle facilite la mastication et la déglutition.
Autre rôle majeur, la salive neutralise l’acidité buccale. Une chute de sécrétion salivaire augmente cette acidité et peut être à l’origine de caries et de gingivites.
Par ailleurs, en apportant du calcium, du phosphate et des fluorides, la salive renforce la reminéralisation de l’émail et répare ainsi les micro altérations que subit quotidiennement l’émail de nos dents.
Enfin, la salive est dotée d’un pouvoir cicatrisant sur les plaies internes, provoquées notamment par la mastication. Elle contient certaines protéines capables de détruire les micro-organismes étrangers et de diminuer le risque de candidoses.
Diminution du flux salivaire :
Le flux salivaire peut parfois diminuer. La salive vient alors à manquer, soit à cause d’une maladie auto-immune (le syndrome de Gougerot-Sjögren ou la polyarthrite rhumatoïde), soit à la suite d’une irradiation des glandes salivaires par radiothérapie de la tête et du cou, soit encore lors de la prise de certains médicaments tels que les antihistaminiques, les antidépresseurs ou les neuroleptiques.
Comment remédier à la sécheresse buccale ?
Cette sécheresse donne alors une langue pâteuse. On a du mal à s’exprimer, à avaler. Une infection des muqueuses peut survenir, ainsi que des caries.
Pour stimuler le flux salivaire voici tout d’abord les moyens classiques :
- - le goût acide (jus d’agrume, pommes).
- - les chewing-gums et pastilles (sans sucre), car la mastication stimule la salivation.
- - les substituts salivaires.
- - le gel buccal qui humecte les muqueuses.
- - le spray d’eau, moyen à la fois simple et pratique.
Enfin il existe des médicaments à prendre par voie orale qui stimulent la salivation.
-
La Santé bucco-dentaire

La santé bucco-dentaire est étroitement liée au bon fonctionnement de l’ensemble dents et gencives de notre bouche, mais elle est aussi en relation directe avec notre état de santé général. De plus, une bonne santé bucco-dentaire a des répercussions positives sur notre bien-être au quotidien.
Quelques conseils :
Démarrez les soins dentaires précocement et brossez les dents de bébé avec une pâte dentifrice au fluor dès que les premières dents de lait apparaissent.
N’habituez pas vos enfants, avant de s’endormir, à boire du lait, du jus de fruits ou une boisson sucrée au biberon. Ces liquides sucrés se maintiennent longtemps à la surface des dents et peuvent conduire à la « carie dentaire du biberon ».
Brossez-vous les dents au minimum deux fois par jour avec une pâte dentifrice fluorée.
Et si possible, nettoyez vos dents avec du fil dentaire ou un cure-dent une fois par jour. Ne mangez plus le soir une fois vous être brossé les dents, car le flux salivaire diminue pendant le sommeil.
Rendez visite à votre dentiste environ tous les 6 mois pour un contrôle.
Et consultez votre dentiste avant de recourir à des produits esthétiques (par exemple, des agents blanchissants), qui peuvent détériorer les dents.
Ne grignotez pas et ne buvez pas à tout bout de champ.
Entre les repas, laissez du temps à la salive pour neutraliser l’acidité et réparer les dents.
Les personnes à haut risque d’abrasion et d’érosion dentaire doivent prendre des précautions particulières telles que :
- - réduire la fréquence et le contact avec des aliments et des boissons acides.
- - éviter de se brosser les dents immédiatement après avoir consommé des aliments et des boissons acides, des agrumes et des jus de fruits. Ce laps de temps permet à la reminéralisation de s’effectuer.
- - utiliser les bains de bouche au fluor et les chewing-gums sans sucre, efficaces pour contrer l’acidité d’un repas et stimuler la reminéralisation.
Les chewing-gums sans sucre sont les « amis » des dents.
Ils augmentent le flux salivaire et favorisent l’élimination des débris alimentaires de la bouche.
-
Le Tabac et votre santé bucco-dentaire

Si les fumeurs savent que leur santé et celle de leur entourage est menacée par le tabac, peu ont conscience des dégâts qui se développent à bas bruit dans leur bouche.
De ce fait, ce sont souvent les colorations dues aux dépôts de nicotine sur les dents, et aussi sur les prothèses et obturations esthétiques, qui poussent le patient fumeur à consulter.
Le blanchiment dentaire :
Il est bon de savoir que le tabac n’est pas responsable de la formation de tartre, mais de sa coloration, et qu’une séance de détartrage permet d’éliminer ces taches.
Cependant, si l’on envisage un traitement de blanchiment des dents, il faut envisager d’arrêter de fumer, au moins pendant la durée du traitement et si possible après !
Les gingivites :
Pour le fumeur, apparemment tout va bien : pas de gencive enflée ni de saignement au brossage. Or, fumer masque un certain nombre de symptômes et, chez le fumeur, les réactions naturelles à la gingivite sont ainsi camouflées :
- - La nicotine stimule la libération d’adrénaline ce qui entraîne une diminution du calibre des vaisseaux.
- - Le monoxyde de carbone est responsable d’une baisse du transport d’oxygène dans les tissus.
Finalement, la mauvaise irrigation des gencives par un sang appauvri en oxygène entraîne une diminution des signes inflammatoires, les saignements, et retarde ainsi le diagnostic de la pathologie et la mise en place d’un traitement.
Les interventions chirurgicales :
Dans le cas d’une intervention chirurgicale (extraction dentaire, pose d’implant…) il est recommandé de ne plus fumer car la diminution de la vascularisation de la gencive, et de l’os de support, entraîne une moins bonne cicatrisation.
Le risque de suites post-opératoires douloureuses est augmenté à cause de la difficulté pour le caillot sanguin à se former ; l’hémostase est ralentie et les muqueuses cyanosées.
Une chirurgie buccale peut ainsi être une excellente occasion pour prendre la décision de ne plus fumer, avec un réel bienfait tant pour votre santé bucco-dentaire que pour votre santé en général.
-
